
Ako preležaniny vyzerajú a je možné im predísť?
Ešte pred vytvorením preležaniny je možné na danom mieste pozorovať prechodné začervenanie pokožky, ktoré po odstránení tlaku (zmena polohy pacienta) spontánne zmizne. Pacient však môže stále na tomto mieste pociťovať mravčenie, pálenie či bolesť. Ak nezabránime vzniku preležanín vhodnými preventívnymi postupmi, môže sa vytvoriť defekt, ktorý sa podľa rozsahu poškodenia tkaniva rozdeľuje do niekoľkých stupňov:
-
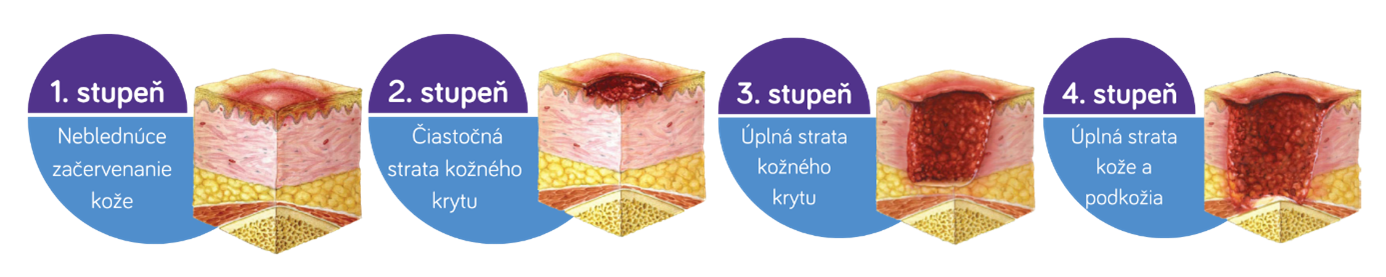
I. stupeň – Neblednúce začervenanie kože
Preležanina sa prejavuje trvalým neblednúcim začervenaním. Ložisko začervenania je citlivé až bolestivé.
-
II. stupeň - Čiastočná strata kožného krytu
Koža je narušená, poškodenie ale nezasahuje do podkožia. Preležaniny môžu mať vzhľad odrenín, pľuzgierov či plytších defektov. V rane nie je nikdy prítomná nekróza (čierne či hnedé odumreté tkanivo), ktorá je typická pre ďalšie stupne poškodenia. Preležanina je však veľmi bolestivá.
-
III. stupeň – Úplná strata kožného krytu
Koža je poškodená v celom rozsahu (vrátane podkožia), vytvára sa hlboký vred.
-
IV. stupeň – Úplná strata kože a podkožia
Vytvára sa veľmi hlboký vred, ktorý poškodzuje nie len kožu v celej hĺbke, ale zasahuje taktiež do svalu a môže postihovať aj kosti a šľachy.
Preležaniny III. a IV. stupňa sú často pokryté nekrotickým tkanivom (čierne či hnedé odumreté tkanivo), či vlhkým povlakom rôznych farieb (obvykle žltý, žltohnedý alebo žltozelený). Z rany môže vytekať rôzne hustá tekutina v väčšom či menšom množstve. Preležanina kompletne pokrytá tvrdou čiernou nekrózou budí zdanie povrchového defektu. Avšak pod tvrdým čiernym povlakom sa obvykle skrýva hlboké a závažné poškodenie tkaniva.
Správna prevencia alebo ako preležaninám predchádzať
Prevencia preležanín je veľmi dôležitou súčasťou starostlivosti o ležiaceho a obmedzene hybného pacienta. Vzniku preležanín sa dá väčšinou správnou starostlivosťou predísť alebo ak už preležaniny vzniknú, aspoň zabrániť ďalšiemu zhoršovaniu ich stavu. Preventívne opatrenia zahŕňajú mnoho dôležitých krokov, ktorých hlavným cieľom je v prvom rade zamedziť alebo aspoň zmierniť pôsobenie tlaku na pokožku pacienta, eliminovať trenie a pôsobenie strižných síl a ďalej zlepšovať schopnosť kože a podkožných tkanív pacienta odolávať mechanickému zaťaženiu.
Pravidelným polohovaním pacienta a používaním vhodných lôžok (antidekubitných matracov) je možné zaistiť, aby žiadna časť tela nebola príliš dlho vystavená nadmernému tlaku. Polohovanie je nutné aj u sediacich pacientov. Polohovacie (antidekubitné) pomôcky zaisťujú vhodnú polohu pacienta a slúžia k podkladaniu tlakom ohrozených miest. Zabraňujú tomu, aby sa kostné výstupky dotýkali či už medzi sebou, alebo s pevnou podložkou. Ak je pacient schopný aktívneho pohybu, aj keď je na lôžku, je vhodné ho naučiť, aby sám menil v častých intervaloch pozíciu tela. Imobilným pacientom je treba pomôcť v pohybe pomocou hrazdičiek, koníkov a iných úchytov. Ak pacient nie je schopný aktívnej spolupráce, musí ho polohovať iná osoba (príbuzný, ošetrujúci personál). Polohu pacienta je potrebné meniť najmenej každé dve hodiny, ale u pacientov s vysokým rizikom vzniku dekubitov (napr. u pacientov s vysokými teplotami či u septických pacientov) je potreba polohovať pacienta ešte častejšie. Ak dokáže pacient sedieť, je potrebné dbať na to, aby nesedel príliš dlho a na tvrdej podložke a nezošmykoval sa zo stoličky. Maximálna doba sedenia by mala byť okolo jednej hodiny. Pri polohovaní pacienta, ale aj pri výmene posteľného prestierania na jeho lôžku je dôležité dbať na to, aby sa pacient po podložke „nešmýkal“, aby sme tak nezvyšovali riziko vzniku preležanín v dôsledku pôsobenia nožnicového efektu (strižných síl). Pri starostlivosti o pokožku platí, že nie je vhodné príliš intenzívne umývanie a mechanické utieranie kože pacienta či masírovanie začervenených oblastí v mieste kostných výčnelkov. Tieto aktivity by mohli zvyšovať trenie a viesť k poškodeniu. Pokožku pacienta je vhodné napr. osušovať jemným „prikladaním“ uteráku na poškodené miesta.
Starostlivosť o pokožku pacienta
Kožu pacienta je treba pravidelne - aspoň jedenkrát denne prehliadnuť a skontrolovať. Zvýšenú pozornosť je treba venovať začervenaným miestam a drobným oškretiam, či trhlinkám. Pokožku pacienta je nutné udržovať čistú, suchú (nie vysušenú) a vláčnu. Pacient by sa mal umývať, kúpať či sprchovať v teplej (nie horúcej) vode a k umývaniu pokožky používať mäkké handričky či hubky, aby sa koža príliš nedráždila alebo sa dokonca neporanila. Horúca voda a mydlo pokožku vysušujú, a preto ich nie je vhodné používať. Taktiež nadmerná vlhkosť pokožky spôsobené prítomnosťou potu, moču alebo stolice môže kožu poškodzovať. Po kúpaní či sprchovaní je v takom prípade vhodné používať prípravky obmedzujúce negatívny vplyv vlhkosti (napr. spreje). Vhodné je pravidelné používanie krémov a olejov, ktoré pokožku premasťujú a zároveň ju chránia pred vysušením. Pozor taktiež na zvyšky potravín (omrvinky) na lôžku pacienta.
Výživa a pitný režim pri preležaninách
Riziko vzniku preležanín vzrastá u pacientov, u ktorých nie je koža správne vyživená a hydratovaná, teda v prípade, že pacient nekonzumuje dostatočné množstvo plnohodnotnej vyváženej stravy a nemá dostatočný príjem tekutín. Dehydratácia je jedným z rizikových faktorov. Dostatočný príjem tekutín je nutný na zaistenie správnej pružnosti napätia a prekrvenie kože, ktoré sú základom prevencie voči jej mechanickému poškodzovaniu. Všeobecným predpokladom správnej vyhovujúcej výživy je dostatočný príjem všetkých esenciálnych (základných) látok. Ak niektorá z nich chýba, môže to viesť k závažným poruchám zdravia. Strava pacientov, ktorí sú ohrození vznikom preležanín, by mala obsahovať predovšetkým dostatok energie a plnohodnotných bielkovín (tie sú obsiahnuté napr. v mäse, mlieku a mliečnych výrobkoch). Nemali by sme zabúdať ani na vitamíny a minerálne látky.
Liečba preležanín
Celkový zdravotný stav pacienta s preležaninou si väčšinou vyžaduje pravidelnú starostlivosť nielen všeobecného lekára, ale často aj špecialistu. Konzultujte teda prevenciu a liečbu preležanín s ošetrujúcim lekárom či zdravotnou sestrou. Lekár zhodnotí celkový zdravotný stav pacienta, navrhne vhodnú celkovú a lokálnu liečbu preležaniny. Zdravotnícky personál by vám mal pomôcť s navrhnutou starostlivosťou, naplánovať a realizovať ju vo vašich domácich podmienkach.